L’encadrement des avantages anciennement dite loi anti-cadeau, à la sauce française
La France est réputée pour ses dispositions réglementaires strictes lorsque l’on touche aux médicaments. L’exception ne sera pas faite quant à l’encadrement des relations entre les industries et les professionnels de santé désormais connu sous le nom de LEA.
Qui est donc cette LEA ?
Avant, nous disions « Loi anti-corruption », « DMOS », « loi anti-cadeaux »… Ces termes ne sont plus utilisés et à juste titre. Ce dispositif, qui fêtera bientôt son 30ème anniversaire (nous prenons un coup de vieux) vient de faire peau neuve[1] et nous parlons désormais du « Dispositif d’encadrement des avantages » ou encore « Loi d’encadrement des avantages » (la fameuse LEA) car il s’agit bien d’un ensemble de textes et d’un véritable arsenal mis en place le 1er octobre 2020 afin que l’Etat puisse mieux contrôler les relations entre les industries de santé notamment, et les professionnels de santé au sens large du terme. Rappelons qu’il est à considérer de manière bien distincte du dispositif de transparence des liens qui poursuit des objectifs de publicité des avantages procurés et conventions passées pour informer le grand public et éviter tout conflit d’intérêt.
Nous venons de le dire, ce dispositif n’est pas récent. Il est vrai qu’au fil des années, il s’est vu considérablement renforcer puisqu’il concerne aujourd’hui l’ensemble des produits de santé, remboursables ou non et son champ d’application s’est étendu progressivement aux professionnels de santé, à ses étudiants et à leurs associations. Mais, in fine, son principe fondamental est resté le même : nous sommes face à un véritable dispositif « anti-corruption » applicable aux relations entre les entreprises qui commercialisent des produits de santé, comme les médicaments ou les dispositifs médicaux, ou assurent des prestations de santé, et les professionnels de santé (PDS) (les médecins mais également tous les autres professionnels de santé ainsi que les ostéopathes, chiropracteurs et psychothérapeutes). Il s’agit de s’assurer que les PDS ne soient guidés que par des considérations d’ordre médical dans le choix qu’ils font d’un produit ou d’une prestation santé et de prévenir les situations de conflits d’intérêt.
Plus concrètement, le principe général est le suivant :
- Interdiction pour les entreprises assurant des prestations de santé, produisant ou commercialisant des produits de santé de consentir des avantages directs ou indirects, en nature ou en espèces ; et
- Interdiction pour les PS, Associations de PS et les fonctionnaires/Agents Publics visés par le dispositif de recevoir de tels avantages.
A noter que ces interdictions sont sanctionnées pénalement et qu’il existe une co-responsabilité entre les entreprises qui consentent des avantages indus et les bénéficiaires de ces avantages.
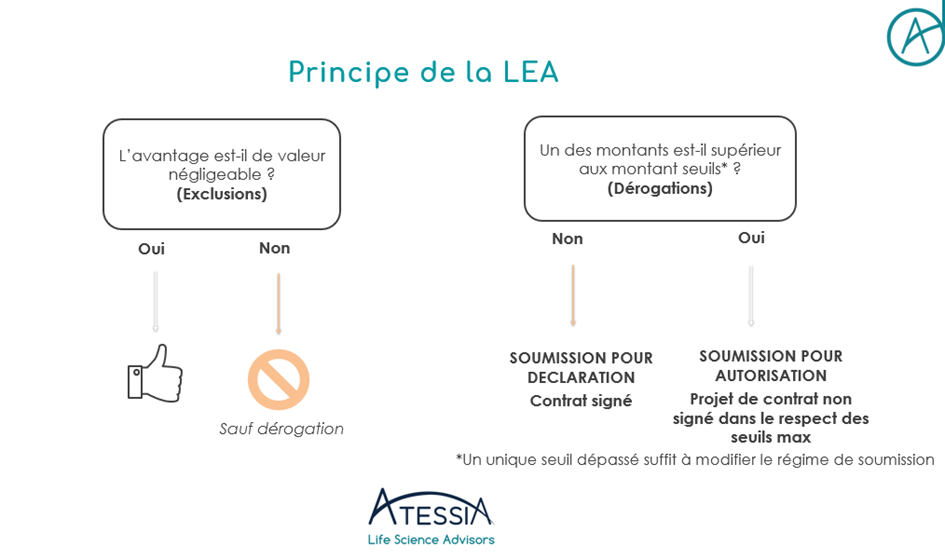
Mais complexifions un peu… La LEA prévoit des dérogations à ce principe d’interdiction et soumet l’ensemble des interactions autorisées (rémunération, prise en charge d’hospitalité dans le cadre de manifestations professionnelles, scientifiques ou promotionnelles, participation à des activités de recherches, prestations de services, parrainages, dons) à un contrôle préalable par les instances compétentes que sont les Ordres des professions médicales lorsqu’il en existe ou les ARS. Toutefois, une condition pour la mise en œuvre de ces dérogations est l’établissement d’une convention qui sera alors soumise auprès des instances compétentes. Ces dérogations sont à ne pas confondre avec les éléments exclus de la définition d’un avantage interdit, tels que les avantages en espèces ou en nature qui ont trait à l’exercice de la profession du bénéficiaire et d’une valeur négligeable (ex : repas impromptus, échantillons, ouvrages). Rappelons qu’au-delà de 10 euros, tout avantage doit par ailleurs être déclaré sur https://www.transparence.sante.gouv.fr/ au titre de la transparence des liens.
Deux régimes de soumission sont possibles : soumission pour déclaration OU pour autorisation.
Pour nous guider dans le choix du régime de soumission applicable, des valeurs seuils ont été publiées par voie d’arrêté. Ces valeurs sont alors définies pour chaque typologie d’avantage prévu. Reste maintenant à définir la catégorie dans laquelle votre avantage entre…
Si les avantages consentis sont inférieurs aux seuils, une déclaration doit être faite 8 jours avant l’octroi de l’avantage, que ce soit sur Idahe 2 ou EPS, ce dernier ne pouvant être mis en œuvre avant ce délai.
Si les avantages consentis sont supérieurs aux seuils, une demande d’autorisation doit être faite a minima deux mois avant la mise en œuvre. A l’issu de ces deux mois, l’autorité compétente émettra une décision contraignante, et non plus un avis.
En résumé :
Peu de nouveautés ont été publiées depuis la mise en place du nouveau dispositif le 1er octobre 2020, cependant au quotidien la mise en pratique soulève de manière notoire un grand nombre de questions d’interprétation. Sachez qu’ATESSIA peut vous accompagner dans la mise en place et l’adaptation de vos processus pour vous conformer à ce dispositif.
Article rédigé par Floriane LUCY, Consultante Affaires Réglementaires & Pharmaceutiques
[1]Suite à la publication de l’Ordonnance n°2017-49 du 19 janvier 2017 relative aux avantages offerts par les personnes fabriquant ou commercialisant des produits ou prestations de santé et ses différents textes d’application entrés en vigueur le 1er octobre 2020

